Colunas
O avanço da monkeypox
Três questões centrais sobre a propagação do vírus e as formas de combatê-lo
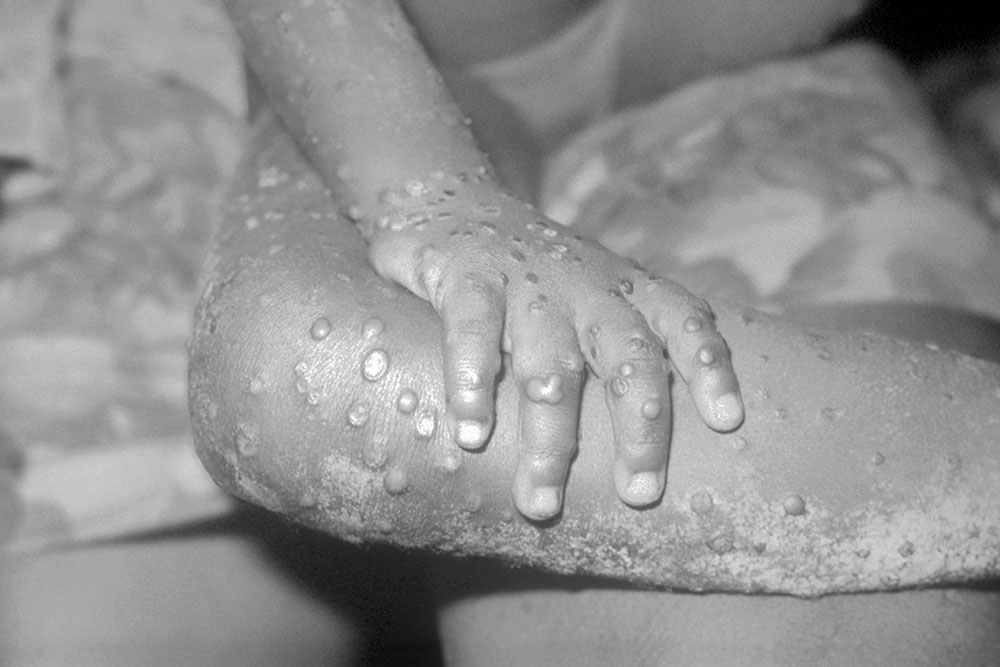

Do início de janeiro ao fim de junho deste ano a Organização Mundial da Saúde contou mais de 7 mil casos da doença, confirmados com exames laboratoriais, em mais de 60 países.
Assim que surgiram os primeiros doentes na Europa e nos Estados Unidos, o vírus foi sequenciado. A análise das sequências encontradas mostrou que apresentavam grandes semelhanças com aquelas do vírus que circulava há décadas em países do Oeste da África, como a Nigéria, associada à mortalidade inferior a 1%. Enquanto o vírus que circula nos países do Centro da África, como a República Popular do Congo, registra mortalidade de 10%.
Esses dados sugerem ser provável que o primeiro paciente do surto atual tenha adquirido o vírus no Oeste africano. Situação semelhante à ocorrida nos pacientes diagnosticados fora da África nos surtos de 2018 e 2019. Alguns virologistas aventam a hipótese de que o vírus já circulasse nos Estados Unidos e na Europa, silenciosamente, sem ser detectado. É pouco provável ter permanecido sem diagnóstico um vírus que provoca lesões de pele tão características da varíola.
A revista Nature faz três perguntas sobre o surto atual:
Uma alteração genética poderia explicar os últimos surtos?
Há 17 anos os virologistas estudam a evolução dos poxvírus com o objetivo de identificar os genes responsáveis pela agressividade e pela transmissibilidade da cepa da África Central, em relação à do Oeste do continente, sem encontrar explicação.
Comparado ao de outros vírus, o genoma dos poxvírus é muito grande: mais de seis vezes maior que o do SARS-CoV-2. Portanto, muito mais difícil de estudar.
Além dessa dificuldade, as agências de pesquisa nunca fizeram esforços para financiar pesquisas na área da epidemiologia genômica para sequenciar o vírus enquanto circulava apenas na África. Essa lacuna dificulta as comparações da cepa atual com as anteriores.
Sabemos que o vírus infecta roedores, esquilos e ratos, mas ainda não foi possível identificar o reservatório natural nos países da África mais afetados.
O surto atual pode ser contido?
Até aqui, não faz sentido vacinar a população. A opinião dos especialistas é unânime: vacinar apenas quem teve contato após os quatro primeiros dias com a pessoa infectada. Como o período de incubação vai de cinco a 21 dias, há tempo para estimular a imunidade antes da instalação da doença. O fato de a vacina ser administrada em dose única é outra vantagem em relação àquelas que exigem doses de reforço.
Embora considerem muito baixa a probabilidade de transmissão para animais domésticos, as autoridades europeias recomendam que roedores de estimação como hamsters e as cobaias de pessoas com a doença sejam encaminhados aos serviços de saúde pública para observação. Esse cuidado é importante, porque, nos animais, a doença pode se manifestar sem lesões visíveis na pele.
No surto atual, o vírus se dissemina de forma diferente?
A transmissão ocorre por meio do contato íntimo com as lesões, líquidos corpóreos e gotículas respiratórias dos infectados. Tem chamado a atenção dos casos em homens que fazem sexo com outros homens, desde que foram descritos os casos ocorridos depois de raves na Espanha e na Bélgica. Esse vínculo entre atividade sexual e a doença não prova que o vírus seja sexualmente transmissível, porque o ato sexual é uma situação que provoca contato íntimo com a pele infectada.
Uma das principais diferenças do vírus em relação ao SARS-CoV-2 é a de que os poxvírus permanecem viáveis por vários dias em superfícies, como lençóis, cobertores, maçanetas, torneiras etc. •
PUBLICADO NA EDIÇÃO Nº 1218 DE CARTACAPITAL, EM 27 DE JULHO DE 2022.
Este texto aparece na edição impressa de CartaCapital sob o título “O avanço da monkeypox”
A opinião de colunistas e articulistas não representa, necessariamente, a opinião de CartaCapital.
Apoie o jornalismo que chama as coisas pelo nome
Muita gente esqueceu o que escreveu, disse ou defendeu. Nós não. O compromisso de CartaCapital com os princípios do bom jornalismo permanece o mesmo.
O combate à desigualdade nos importa. A denúncia das injustiças importa. Importa uma democracia digna do nome. Importa o apego à verdade factual e a honestidade.
Estamos aqui, há mais de 30 anos, porque nos importamos. Como nossos fiéis leitores, CartaCapital segue atenta.
Se o bom jornalismo também importa para você, nos ajude a seguir lutando. Assine a edição semanal de CartaCapital ou contribua com o quanto puder.





