Colunas
A aceleração da Monkeypox
O novo vírus não é igual ao das epidemias de varíola do passado, mas é parente próximo. E se aprendemos uma lição naqueles tempos foi temer a velocidade da disseminação
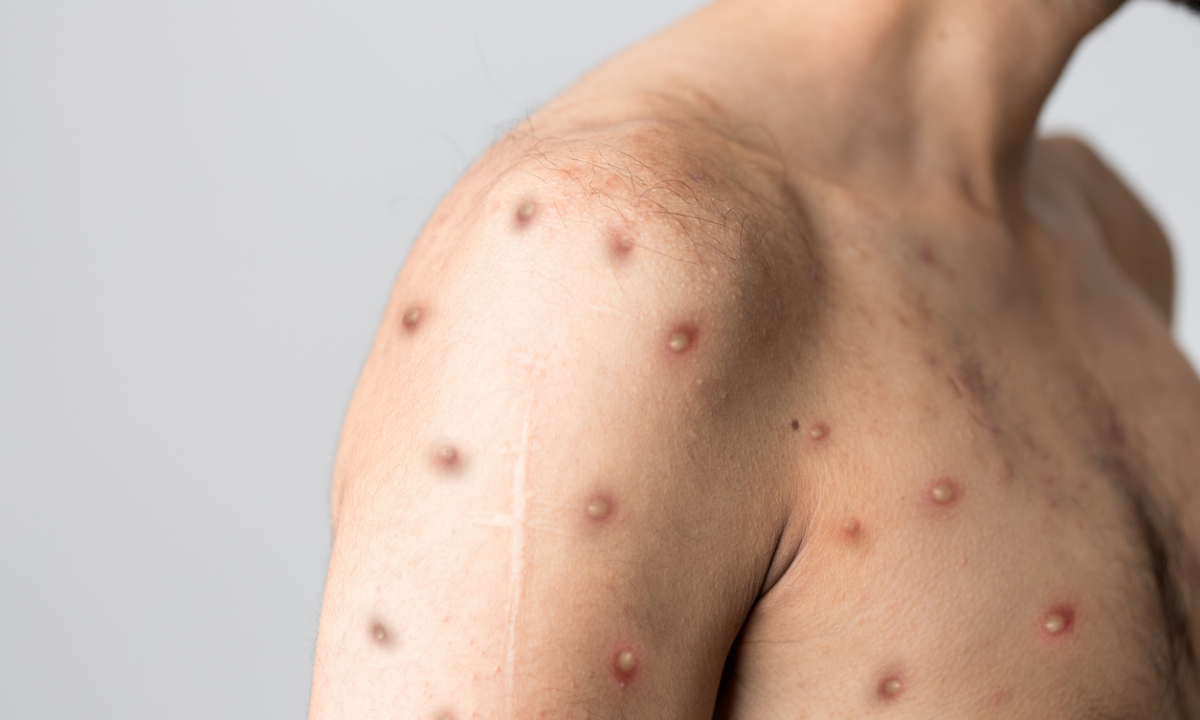
A epidemia de Monkeypox é dinâmica. A doença ficou restrita a alguns países da África Central e do Oeste africano por décadas, sem que os serviços de saúde ocidentais levantassem uma palha.
Em maio deste ano, aconteceu o inevitável: surgiram doentes na Europa e nos Estados Unidos. Como costuma acontecer nas doenças epidêmicas, os primeiros eram viajantes infectados na África. Os que vieram em seguida contraíram o vírus em seus países.
Segundo a Organização Mundial da Saúde (OMS), no fim deste agosto já havia cerca de 40 mil casos, distribuídos em pelo menos 90 países. A rapidez da disseminação levou a OMS a considerar a Monkeypox um “alerta de saúde pública do nível mais alto”.
Exagero? Claro que não. Esse vírus não é igual ao das epidemias de varíola do passado, mas é parente próximo. Se aprendemos uma lição naqueles tempos, foi temer a velocidade de disseminação dos Poxvírus. Quando a varíola batia às portas de uma cidade, quem tinha recursos fugia para longe.
Na região do Rio Negro, ouvi indígenas mais velhos contarem que, nos tempos da borracha, os brancos deixavam utensílios na floresta como parte da estratégia para lhes tomar as terras: facões, machados, caixas de fósforos, espelhos, roupas e cobertores de doentes que haviam morrido de varíola.
Como a antiga varíola, a atual se transmite pelo contato direto com as lesões da pele doente e pelas roupas de cama, toalhas e roupas de uso pessoal.
Veio como surpresa, desta vez, o contingente de homens que fazem sexo com homens, entre os infectados, número que nos Estados Unidos é da ordem de 99%. Prevalência dessa ordem faz pensar em infecção sexualmente transmissível, especialmente porque o vírus é detectado no sêmen, nas secreções respiratórias, vaginais e na urina. Ele pode atravessar a placenta e chegar ao feto.
A transmissão sexual, no entanto, ainda não está comprovada, uma vez que no ato íntimo há contato com as lesões porventura existentes na pele. Além do mais, há casos em mulheres e crianças pequenas.
Segundo o Centro de Controle e Prevenção de Doenças dos Estados Unidos (CDC), o período de incubação médio é de 7,6 dias. Até o 17º dia, 91% dos infectados já manifestaram os sintomas.
O quadro abre com sintomas gripais: febre, mal-estar, quebradeira no corpo, cefaleia, fadiga e linfonodos (gânglios) aumentados no pescoço, nas axilas e nas regiões inguinais. Em seguida, aparecem pequenas manchas na pele que se transformam em pápulas, depois em vesículas, em pústulas que formam cascas que secam, descamam e se despregam da pele.
Alguns pacientes apresentam dores fortes no reto, edema de pênis, inflamação na glande, dor de garganta, amígdalas inflamadas e dificuldade para engolir, sintomatologia sugestiva de transmissão sexual.
A maior série já publicada reuniu 528 participantes em 16 países, dos quais 98% eram homens que faziam sexo com homens. As lesões foram assim distribuídas: região anogenital (73%), tronco, braços e pernas (55%), face (25%), palma das mãos e plantas dos pés (10%). A maioria tinha menos de dez lesões. Em 10% havia uma lesão genital única.
A evolução é benigna. Foram documentadas apenas quatro mortes no mundo, sendo uma delas no Brasil. O diagnóstico é quase sempre clínico. Se houver necessidade de confirmação, o material deve ser colhido das feridas da pele, para ser submetido à técnica de PCR (como na Covid-19). A concentração de DNA viral é muito mais alta nas lesões do que nas secreções nasais.
Como o quadro regride espontaneamente depois de duas ou três semanas, apenas as pessoas com imunodepressão devem receber tratamento antiviral. O medicamento de escolha é o tecovirimat, apresentado em comprimidos e em ampolas para injeção intravenosa.
Há duas vacinas aprovadas pelo CDC e pela Agência Europeia de Medicamentos: a Jynneos e a ACAM2000. A primeira, que emprega duas doses do vírus da vaccinia atenuado, é indicada para a prevenção da varíola clássica e da Monkeypox. A outra emprega o mesmo vírus atenuado, mas em dose única.
As duas vacinas conferem 85% de proteção. Podem ser usadas até na pós-exposição, desde que administradas nos primeiros quatro dias. Se forem aplicadas entre o quarto e o 14º dia depois do contato, não chegam a prevenir a instalação da doença, mas diminuem a sintomatologia.
O grande problema com as vacinas é a dificuldade em encontrá-las no mercado internacional. •
PUBLICADO NA EDIÇÃO Nº 1224 DE CARTACAPITAL, EM 7 DE SETEMBRO DE 2022.
Este texto aparece na edição impressa de CartaCapital sob o título “A aceleração da Monkeypox “
A opinião de colunistas e articulistas não representa, necessariamente, a opinião de CartaCapital.
Apoie o jornalismo que chama as coisas pelo nome
Muita gente esqueceu o que escreveu, disse ou defendeu. Nós não. O compromisso de CartaCapital com os princípios do bom jornalismo permanece o mesmo.
O combate à desigualdade nos importa. A denúncia das injustiças importa. Importa uma democracia digna do nome. Importa o apego à verdade factual e a honestidade.
Estamos aqui, há mais de 30 anos, porque nos importamos. Como nossos fiéis leitores, CartaCapital segue atenta.
Se o bom jornalismo também importa para você, nos ajude a seguir lutando. Assine a edição semanal de CartaCapital ou contribua com o quanto puder.





